A Nefrologia é a especialidade médica que estuda o funcionamento dos rins e as doenças renais que afetam suas funções. A palavra tem origem grega, derivada de nephro, que significa a unidade funcional do rim. Um adulto jovem possui cerca de 1 milhão de unidades funcionais em cada rim. O nefrologista, portanto, é o médico especialista em Nefrologia, responsável pelo cuidado de pessoas com doenças renais.
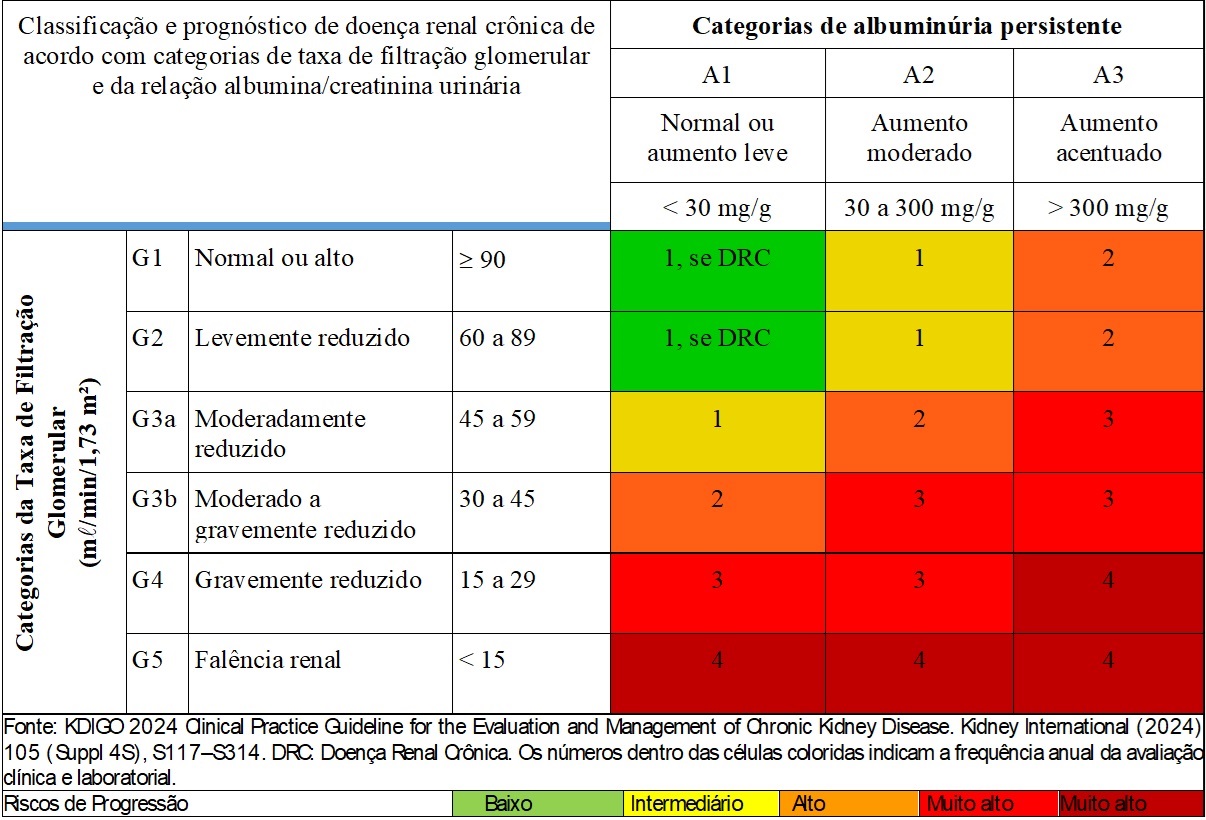
Pessoas que apresentam redução crônica da função renal, com diagnóstico de Doença Renal Crônica (DRC), devem ser acompanhadas pelo nefrologista para garantir o tratamento conservador da DRC. Esse tratamento inclui uma série de medidas para retardar a progressão da doença, com um acompanhamento individualizado que promova qualidade de vida e suporte à pessoa diagnosticada.
Na DRC, quando ocorre a falência renal, isto é, quando os rins já não conseguem desempenhar suas funções, o nefrologista cuida das pessoas nessa condição clínica, que requer uma terapia de substituição renal, como a hemodiálise, a diálise peritoneal ou o transplante renal.
A perda da função renal também pode ocorrer de forma súbita, caracterizando uma Injúria Renal Aguda (IRA), que muitas vezes tem alta probabilidade de reversão, com recuperação da função renal ao valor basal, prévio ao insulto, mesmo nas situações mais graves que demandam suporte renal temporário, como hemodiálise ou diálise peritoneal.
Além disso, o nefrologista investiga e trata pessoas com Hipertensão Arterial Sistêmica, cálculos urinários, infecções urinárias de repetição e anormalidades nos eletrólitos, como distúrbios dos íons sódio, potássio, magnésio, cálcio e fósforo, dentre muitas outras condições clínicas.
Fonte: Dra. Flávia Reis